Optimales Implantatbett ist entscheidend
Ein in Quantität und Qualität ausreichend stabiles Hart- und Weichgewebslager um Implantate ist entscheidend für den ästhetischen und funktionellen Erfolg. Im Zweifel müssen solche Voraussetzungen chirurgisch geschaffen werden.
Die Qualität und das Volumen periimplantärer Gewebe entscheiden langfristig über den ästhetischen und funktionellen Erfolg von Implantatzahnersatz. Meist müssen für ein optimales Implantatbett Knochen und umgebendes Weichgewebe zu verschiedenen Zeitpunkten in der Therapie durch den Zahnarzt etabliert werden. Ein zirkuläres Knochenbett von nicht weniger als 2 mm ist anzustreben.
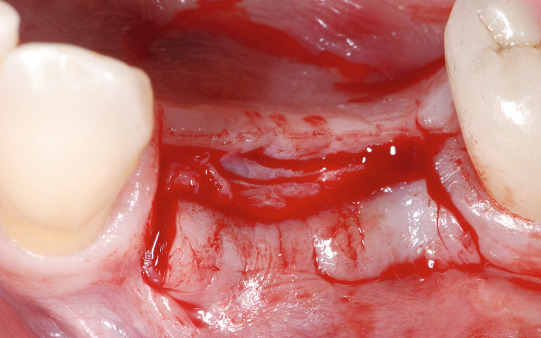
Hierbei sollte es sich um ortständigen ausreichend ernährten und von künftigen Remodeling-Ereignissen weitgehend nicht betroffenen Knochen handeln. Zwischen benachbarten Implantaten sollte ein Abstand von nicht weniger als 3 mm eingehalten werden. Extraktionsalveolen unterliegen durch die Resorptionsvorgänge des Bündelknochens ebenso wie durch etwaige Frakturen während der Extraktion meist nur unzureichend vorhersagbaren Umbauvorgängen. Daher sollten sie nicht routinemäßig als Implantationsstelle dienen. Vielmehr sollte nach drei bis sechs Monaten eine erneute Analyse des vorhandenen Knochenlagers unternommen werden.
Das gilt auch für umfangreiche Knochenaugmentationen durch Knochenblöcke oder für GBR-Maßnahmen. Die periimplantäre Mukosa sollte eine ausreichende Dicke sowie eine Keratinisierung und feste Anhaftung am unterliegenden Knochen aufweisen. Ein möglicher Zeitpunkt zur chirurgischen Etablierung solcher Weichgewebsverhältnisse ist die Freilegung der Implantate nach geschlossener Einheilung.
Der konkrete Fall
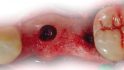
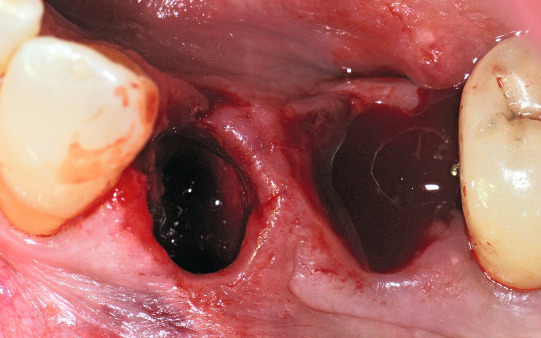
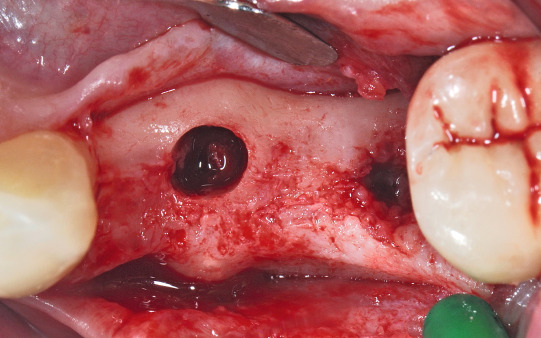
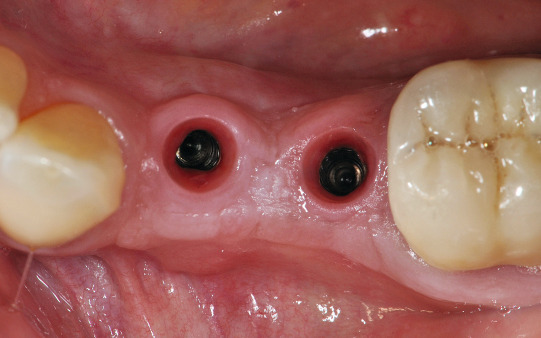
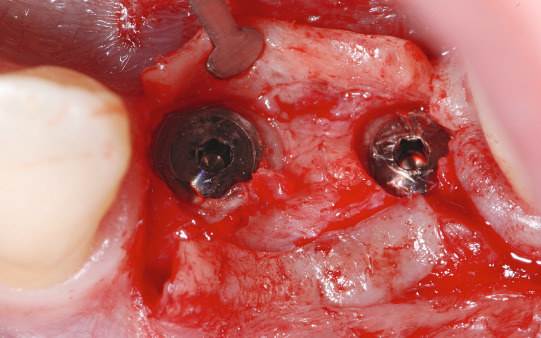
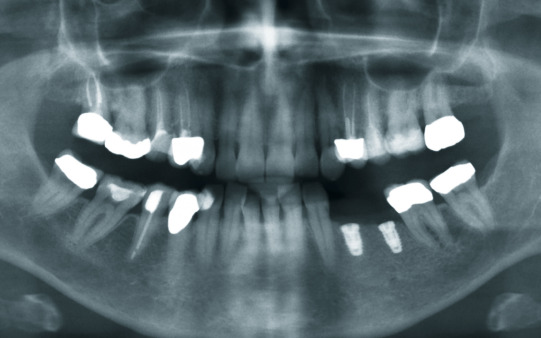
Im dritten Quadranten mussten beide Prämolaren nach endodontischen Misserfolgen extrahiert werden. Die Alveolen wurden anschließend mit einem Knochenersatzmaterial (MP3 Osteobiol) aufgefüllt und heilten vier Monate aus. Eine 3D- Analyse der Implantatstelle auf der Grundlage eines Digitalen Volumentomogramms wurde nach dieser Zeit durchgeführt. Knöchern stellte sich ein ausreichendes Lager zur Insertion zweier 4 × 8,5 mm enossaler Implantate dar (Abb. 2; 3).
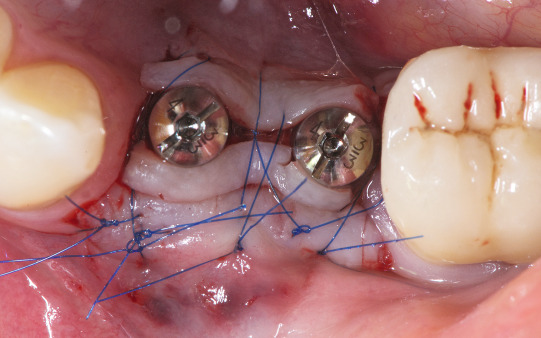
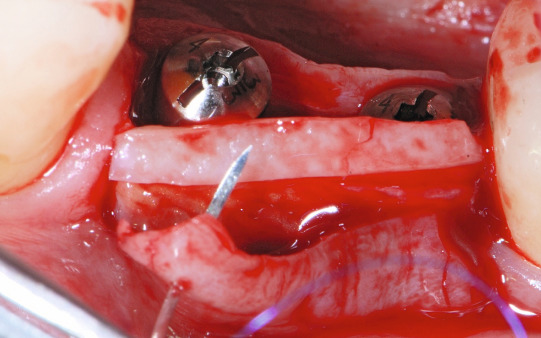
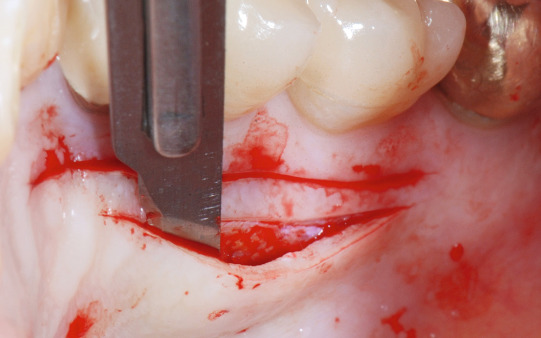
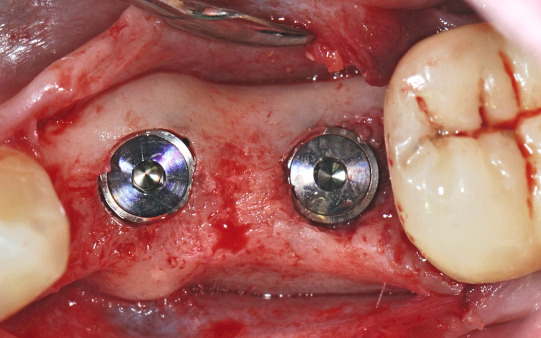
Nach einer Einheilphase von drei Monaten zeigte sich die Situation, wie in Abbildung 5 zu sehen, mit einem geringen Angebot an Gingivavolumen zur bukkalen Seite. Es wurde daher entschieden, eine Verdickung und eine Verbreiterung der keratinisierten Weichgewebe vorzunehmen. Hierzu wurde ein kombiniertes Bindegewebstransplantat mit einem ca. 1,5 mm breiten Epithelkragen vom Gaumen entnommen (Abb. 6). Im dritten Quadranten wurde die Inzision im Bereich der keratinisierten Gingiva krestal über den Implantaten gewählt. Nachfolgend wurde ein Spaltlappen nach bukkal und lingual mit zwei Entlastungen bis knapp über die mukogingivale Grenze gebildet.
Die Bindegewebsanteile über den Deckschrauben wurden mit einer Stanze entfernt und zwei Healingabutments eingeschraubt. Das entnommene Transplantat wurde mit dem freien Bindegewebsanteil in den Spaltlappen genäht. Es erhält seine Ernährung und seine Neoangiogenese in den ersten Tagen von der Ober- wie von der Unterseite. Dies verringert deutlich eine mögliche Nekrose des Transplantats und führt zugleich zu einer Verdickung des Gewebes.
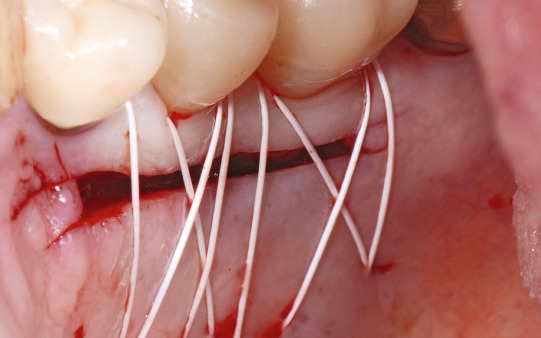
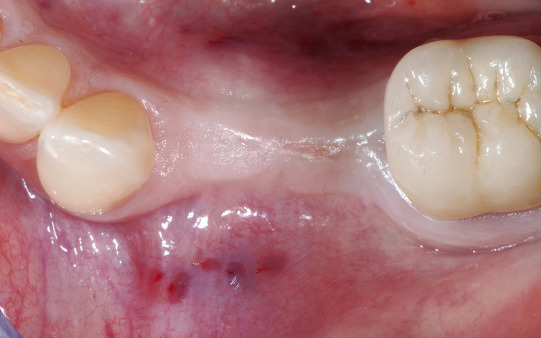
Der epithelial bedeckte Anteil des Transplantats führt zusammen mit der apikalen Verlagerung des Spatlappens zur Verbreiterung der keratinisierten Gingiva. Abbildung 11 zeigt die Situation nach Nahtverschluss, Abbildung 12 die Situation nach Ausheilung. Die prothetische Versorgung wurde durch einen okklusal verschraubten Kronenblock aus Vollkeramik mit Titanklebebasen realisiert. Weich- wie hartgeweblich stellt sich somit eine gute Voraussetzung für eine langfristig stabile Implantatversorgung dar.
Fazit
Extraktionsalveolen sollten heute nicht routinemäßig als sofortige Implantationstellen dienen. Voraussetzung für eine gute knöcherne Implantationsstelle sollten mindestens 2 mm zirkuläres Hartgewebsbett sein. Dieses sollte künftig wenig Volumenveränderungen erwarten lassen. Weichgeweblich sollte eine zirkulär keratinisierte, periimplantäre Mukosa mit dickem Bindegewebe vorliegen. Ein Kombinationstransplantat aus freiem Bindegewebe mit Epithelkragen, wie hier gezeigt, verringert die Gefahr von Nekrosen des Transplantats deutlich. Zugleich wird eine Verdickung und Verbreiterung der keratinsierten Mukosa in einem Eingriff erreicht.
Prof. Dr. Hannes Wachtel ist seit 1993 in einer Gemeinschaftspraxis mit Dr. Wolfgang Bolz tätig, der Bolz-Wachtel Dental Clinic, München. Er war im Vorstand der Deutschen Gesellschaft für Parodontologie und lehrt an der medizinischen Fakultät der Charité in Berlin.
Dr. Christian Helf: Nach Beendigung seiner zweijährigen Assistenzarztzeit befindet sich Dr. Christian Helf derzeitig in der Weiterbildung zum Spezialisten für Parodontologie.