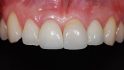
Langfristig wirksames Konzept
Die korrekte Implantatpositionierung erfordert eine ausreichende Knochendimension, sowohl in der Breite als auch in der Höhe. Der vorliegende Fall zeigt die langfristige Wirksamkeit und Vorhersagbarkeit eines Behandlungskonzepts bei Vorliegen schwieriger Knochendefekte.
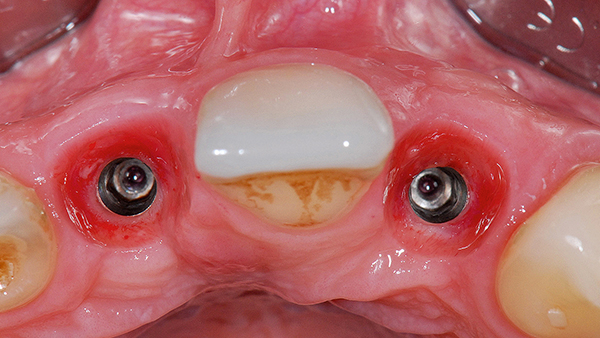
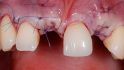
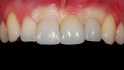
Abb. 18: Zur Abformung der definitiven Versorgung war die Gingivamanschette stabil und das Emergenzprofil anatomisch ausgeformt. © Kraus
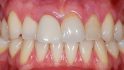
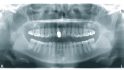
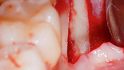
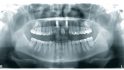
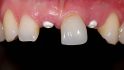
Die 29-jährige Patientin stellte sich Ende August 2016 in unserer Praxis mit einer dezementierten Stiftkrone des mittleren rechten Schneidezahns vor (Abb. 1). Bei der Anamnese berichtete sie, dass sie als zehnjähriges Kind bei einem Schulunfall auf die Frontzähne gestürzt war. Aufgrund der Vorschädigung wurden ihr im Jahr 2009 alio loco die inzwischen abgebrochene Zahnkrone des devitalen Zahns 11 mit einem Stiftaufbau und einer Keramikkrone sowie der Zahn 21 mit einem Veneer prothetisch versorgt. Die Patientin war Nichtraucherin und ihre allgemeinmedizinische Anamnese war ohne auffälligen Befund. Bei der Röntgenkontrolle wurde die Fraktur der Zahnwurzel 11 sichtbar. An Zahn 22 zeigte sich eine fortgeschrittene interne Resorption, die eine Wurzelfraktur iniziiert hatte (Abb. 2).
Eine interne Resorption ist eine seltene Erkrankung eines Zahns, die meist erst im fortgeschrittenen Stadium diagnostiziert wird [1]. Sie verläuft eher symptomlos und tritt am häufigsten bei Frontzähnen der zweiten Dentition auf [2, 3]. Die Ursache einer internen Resorption ist unklar. Retrospektiv könnte eine vorangegangene chronische Pulpitis Initiator sein. Sowohl der Zahn 11 als auch der Zahn 22 konnten nicht erhalten werden. Während des Therapieplanungs-gesprächs äußerte die Patienten, dass sie das Veneer an 21 unbedingt erhalten wollte. Die Zähne 12 und 13 waren gesund und sollten nicht beschliffen werden. Der Lösungsansatz war die Rekonstruktion der beiden Frontzähne durch zwei Einzelzahnimplantate. Aufgrund der zu erwartenden Dehiszenz der bukkalen Alveolenwand entschied sich das behandelnde Team für ein zweizeitiges Vorgehen der Augmentation mit autologem Knochenblock und Implantation knapp vier Monate später.
Simultane Implantation
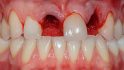
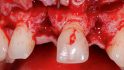
Mitte November wurden der Wurzelrest 11 und der Zahn 22 extrahiert (Abb. 3). Aufgrund der klinischen Situation wurde nach der Extraktion bewusst auf eine Socket Preservation verzichtet. In unserer Praxis wenden wir zur Socket Preservation üblicherweise das von Dr. Stefan Neumeyer, Eschlkam, beschriebene TMC-Extrusions-Konzept an. Das Fehlen der bukkalen Lamelle und die nicht zu verwendenden Wurzelsegmente machten dieses Vorgehen jedoch unmöglich [4].
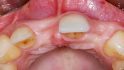
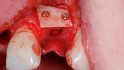
Acht Wochen später erfolgte der geplante Augmentationseingriff (Abb. 4). Nach der Inzision wurde ein Volllappen präpariert. Die Darstellung der klinischen Situation erlaubte eine simultane Implanta‧tion in regio 11 und 22. Die iSy Implantate konnten trotz der deutlichen bukkalen Dehiszenz und der horizontalen Atrophie im „knöchernen Haus“ primärstabil verankert werden (Abb. 5, 6). Das parallele Design des Implantathalses trägt maßgeblich zum Knochenerhalt bei. In Zusammenhang mit der stabilen Implantatwand und der konischen Innenverbindung wird der Druck auf den krestalen Knochen minimiert. Das deutliche Platform Switching schafft ein größeres Platzangebot für eine ausreichend dicke periimplantäre Weichgewebsmanschette [5]. In Verbindung mit der konischen Innenverbindung werden auftretende Kräfte an der Implantat-Abutment-Schnittstelle nach zentral verlagert und der Mikrospalt vom Knochen entfernt platziert [6, 7, 8].
Die beiden Implantate (13 mm lang/Ø 3,8 mm) wurden gemäß chirurgischem Protokoll leicht nach palatinal orientiert, inseriert [9]. iSy Implantate werden vormontiert auf der Implantatbasis geliefert. Die Basis dient als Einbringpfosten, als Basis für den Gingivaformer und für die Multifunktionskappe, die jeweils aufgesteckt werden. Da die Implantate aufgrund der Augmentation gedeckt einheilen sollten, wurde die Implantatbasis entfernt und die Implantate wurden mit den Abdeckkappen, die im Package enthalten sind, verschlossen (Abb. 7, 8).
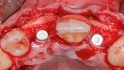
Zur Augmentation der bukkalen Knochenlamelle wurde zunächst ein autologer Knochenblock aus der retromolaren Re‧gion 38 entnommen (Abb. 9, 10). Extraoral wurde dieser geteilt und mithilfe eines Safescrapers ausgedünnt. Die dünnen Knochenschalen wurden an die Situation in regio 11 und 22 angepasst. Die kortikalen Schalen wurden mit jeweils zwei Osteosyntheseschrauben (Ø 0,9 mm/8 mm Länge/Medartis) mesial und distal der Implantatkörper fixiert. Der Hohlraum und die Übergänge zum Residualknochen wurden mit den partikulären Knochenchips aus dem Safescraper aufgefüllt (Abb. 11, 12). Diese Methode des dreidimensionalen Knochenaufbaus wurde zuerst von Prof. Dr. Fouad Khoury beschrieben [10, 11, 12].
Eine dicke und stabile attached Gingiva trägt maßgeblich zum periimplantären Knochenerhalt bei. Um dies zu erreichen, wurde ein Bindegewebstransplantat aus dem Gaumen im Bereich des ersten Quadranten entnommen und über dem Implantat und den Knochenblöcken aufgelagert. Nach einer Periostschlitzung wurde der Lappen speicheldicht adaptiert und mit einer monofilen resorbierbaren Naht fixiert (Glycolon 5–0/Resorba) (Abb. 13).
Manipulation der Gingiva
Nach vier Monaten, im Mai 2017, zeigten sich auf dem Röntgenkontrollbild die osseointegrierten Implantate mit gesundem periimplantären Weichgewebe und ausreichendem Knochenvolumen (Abb. 14, 15). Unter Lokalanästhesie wurden die Implantate mit einer Stichinzision freigelegt, die Abdeckkappen entfernt, die Implantatbasis wurde aufgeschraubt und Multifunk‧tionskappen wurden aufgesteckt. Anschließend erfolgte die geschlossene Abformung für die Erstellung der provisorischen Versorgung. Zur Modellherstellung wurden die Laboranaloge mit den Laborimplantatbasen verschraubt und in die Multifunktionskappen in der Abformung gesteckt. Zur Abheilung der Gingiva wurden die PEEK-Gingivaformer auf die Implantatbasen gesteckt (Abb. 16). In derselben Sitzung entfernten wir die vier Osteosyntheseschrauben über den Zugang mittels Stichinzision.
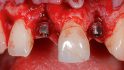
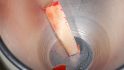
Zwei Wochen nach dem Zweiteingriff wurden die provisorischen Hybridabutmentkronen eingesetzt. Nach dem Entfernen der Gingivaformer zeigte sich die reizlose Heilung des Weichgewebes. Die iSy Implantatbasen wurden mithilfe des Löseinstruments abgenommen und die provisorischen, palatinal verschraubten Hybridabutmentkronen eingesetzt. Im Labor wurde zunächst ein Wax-up der Kronen erstellt und das Durchtrittsprofil auf dem Gipsmodell gestaltet. Die Modelle und das Wax-up wurden gescannt und überlagert. Anschließend wurden die Kronen computergestützt gefertigt (VITA/CAD Temp multi colour/Imes Icore 250i) und auf der iSy CAD/CAM-Basis verklebt (Multilink Hybrid/Ivoclar Vivadent). Beim Einsetzen der Hybridabutmentkronen wird durch die anatomische Ausformung des Emergenzprofils Druck auf das Weichgewebe ausgeübt. Nach zirka fünf bis fünfzehn Minuten sollte das weißliche Zahnfleisch wieder gut durchblutet sein (Abb. 17).
Übertragung des Emergenzprofils
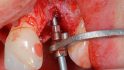
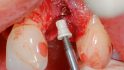
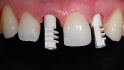
Weitere vier Monate später erfolgte die Abformung für die definitive Versorgung. Das Weichgewebe hatte sich stabil um die provisorischen Kronen adaptiert und die Patientin war zufrieden mit Kronenform und -länge. Für die Abformung wurden zunächst die Hybridabutmentkronen entfernt; dabei zeigte sich eine stabile und ausreichend breite Gingivamanschette (Abb. 18), die Implantatbasen eingesetzt und zwei Multifunk‧tionskappen aufgeklickt (Abb. 19). Mit einem geschlossenen Löffel und Impregum (Espe) erfolgte die Übertragung sowohl der Implantate als auch der ausgeformten Gingiva. Zur Bissregistrierung (Registrado X-tra/ VOCO) eignen sich ebenfalls die Multifunktionskappen; dafür wurden zwei neue Kappen gekürzt und auf die Basen geklickt. Der Patientin wurden die provisorischen Hybridabutmentkronen wieder eingesetzt. Im Labor presste die Zahntechnikerin labial reduzierte Hybridkronen aus IPS e.max Ceram (Ivoclar/Vivadent) auf den iSy Titanbasen CAD/CAM. Die Kronen wurden von labial individuell verblendet.
Ende September erfolgte die Eingliederung der definitiven Restauration. In unserer Praxis werden die Kronen und Titanbasen separat angeliefert, um sowohl Funktion als auch Ästhetik nochmals prüfen zu können. Dazu wurden die Titanbasen eingesetzt und die Hybridkronen mit gekürzten Klebehilfen darauf befestigt. Bei diesem Vorgehen können eventuelle Korrekturen ohne großen Aufwand vorgenommen werden. Nach der Einprobe wurden die Hybridkronen und die Titanbasen extraoral aktiviert und verklebt. Bei der Bearbeitung der Klebefuge ist besondere Sorgfalt erforderlich. Die Titanbasen werden zuvor auf ein Analog geschraubt. Nach dem Konditionieren der Teile werden diese mit dem Kleber benetzt und zusammengefügt. Um Sauerstoffinhibition zu vermeiden, wird Glyceringel über der Klebefuge aufgetragen. Nach dem Lichthärten wird das Gel abgewaschen und der Überschuss sorgfältig mit abrasiven, silikonfreien Gummierern entfernt, um dem Zahnfleisch eine langzeitstabile Adaption zu ermöglichen.
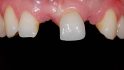
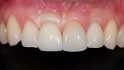
Nach dem Verkleben wurden die palatinal verschraubten Hybridabutmentkronen eingesetzt, die Abutmentschrauben mit 20 Ncm festgezogen und der Schraubenzugangskanal wurde mit Clip verschlossen. Die Patientin war mit dem Resultat ausgesprochen zufrieden (Abb. 20).
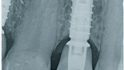
Bei einem Kontrolltermin fünf Monate später zeigten sich eine gesunde und feste Gingiva sowie ein stabiler Kieferknochen. Das Röntgenbild zeigt die Knochenanlagerung an der Implantatschulter (Abb. 21 und 22).
Diskussion:
Ästhetische Frontzahnrekonstruktionen mit Implantaten sind eine anspruchsvolle Herausforderung für das behandelnde Team. Nicht nur die korrekte dreidimensionale Positionierung der Implantate, sondern auch das Know-how der Knochenaugmentation und die entsprechende Manipulation des Weichgewebes sind essenziell für den Erfolg. Die Kieferknochenrekonstruktion mit autologen Knochenblöcken, die nach der Beschreibung von Khoury ausgedünnt werden, sowie das Auffüllen der entstandenen Hohlräume mit autologen Knochenspänen führen zu einem vorhersagbaren, langzeitstabilen laminären Knochen. Auch das Implantatdesign mit der parallelwandigen Schulter sowie das Platform Switching tragen maßgeblich zur erfolgreichen Rekonstruktion bei. Ein weiterer Vorteil des iSy Implantatkonzepts ist die Implantatbasis. Bei transgingivaler Einheilung verbleibt sie bis zur endgültigen Versorgung auf dem Implantat. Die Manipulation des Weichgewebes durch häufigen Abutmentwechsel hat laut Studien einen beachtlichen Anteil an Knochen- und Weichgewebsveränderungen [13, 14]. Auch bei gedeckter Einheilung minimiert die Implantatbasis ab dem Zeitpunkt der Freilegung Abutmentwechsel.
Damit der Kronendurchtritt durch das Weichgewebe anatomisch gestaltet werden kann, sind provisorische, direkt verschraubte Implantatkronen aus Kunststoff hilfreich. Sie können ohne großen Aufwand schnell an die sich verändernde Situation angepasst werden und dienen der Weichgewebemanipulation. Das Emergenzprofil kann mit einfachen Silikonschlüsseln auf die Meistermodelle zur Fertigung der definitiven Versorgung übertragen werden. Teamwork ist eine Grundvoraussetzung für den Erfolg einer implantatprothetischen Versorgung. Ohne ein interdisziplinäres Planungs- und Behandlungskonzept ist es unmöglich ein Optimum an Ästhetik und Funktion zu erreichen.
Mein Dank gilt ZTM Verena Gruber, Zahntechnische Werkstätte Gruber Weilheim, für die gute Zusammenarbeit bei der Umsetzung der zahntechnischen Arbeiten und das ausgezeichnete Ästhetikempfinden.
Dr. Andreas Kraus studierte Zahnheilkunde in Würzburg und ist seit 2011 in der Gemeinschaftspraxis Praxisklinik Pfaffenwinkel Kraus & Reichenbach tätig. Sein Spezialgebiet ist die Implantatchirurgie und -prothetik. info@praxisklinik-pfaffenwinkel.de