Bindegewebsersatzmaterial: enorme Fortschritte
Neue Gewebematrizes erweitern das Einsatzgebiet von Bindegewebsersatzmaterialien. Gibt es bald einen neuen Goldstandard? Aktuelle Untersuchungen zur Adsorption und Freisetzung von Wachstumsfaktoren an der Universität Bern sind vielversprechend. Details verraten Prof. Dr. Anton Sculean und Dr. Mariya B. Asparuhova.
Herr Professor Sculean, welche Bedeutung hat ein effektives Weichgewebsmanagement für den implantologischen Behandlungserfolg?
Sculean: Das Weichgewebsmanagement ist ein wichtiger Punkt, nicht nur für die Ästhetik, sondern vor allem für die Funktion. Denn die Schleimhaut um Implantate ist sehr häufig beweglich, sowohl im anterioren (sog. ästhetischen) als auch im posterioren Bereich. Das kann unter Umständen die Durchführung einer adäquaten Mundhygiene erschweren und dadurch die Akkumulation von Bakterien (sog. Biofilm) begünstigen mit der Folge einer Entzündung (sog. periimplantäre Mukostitos), und kann eventuell zu einer Infektion (sog. Periimplantitis) führen. Das gefährdet natürlich den Erhalt des periimplantären Knochens und kann zum Implantatverlust führen. Folglich gilt es, das Weichgewebe wiederherzustellen.
Welche Möglichkeiten bieten sich an?
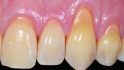
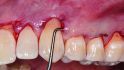
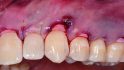
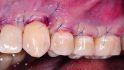
Sculean: Goldstandard ist nach wie vor, die Weichgewebsaugmentation mit einem Bindegewebstransplantat aus dem Gaumen durchzuführen. Das autologe Transplantat enthält lebende Zellen und Wachstumsfaktoren, die die befestigte Mukosa wiederherstellen können. Alternativ lässt sich mit einem Bindegewebsersatzmaterial arbeiten.
Bindegewebsersatzmaterial: Sprich mit kollagenen Matrizes?
Sculean: Richtig, Kollagen-Matrizes können Wachstumsfaktoren aus der Wunde aufnehmen und als Reservoir für diese dienen. Darüber hinaus können Kollagen-Matrizes das Blutkoagulum stabilisieren und quasi als Leitschiene für die umgebenen Zellen fungieren.
Lässt sich damit die langfristige Prognose der betroffenen Implantate verbessern?
Sculean: Nicht nur die der Implantate. Kollagen-Matrizes als Bindegewebsersatzmaterial eigenen sich auch zur Deckung von Rezessionen an Zähnen im Rahmen von parodontalchirurgischen Eingriffen.
Rekonstruktive dermale Gewebematrizes per se sind nichts Neues. Was hat sich da getan?
Sculean: Die Unterschiede liegen in der Verarbeitung: Einige Gewebematrizes werden bearbeitet, sind chemisch quervernetzt, bei anderen wird die natürliche Struktur der Dermis erhalten. Dann gibt es dehydrierte und hydrierte Matrizes etc. Aber biokompatibel und gewebeverträglich sind praktisch alle.
Welche bevorzugen Sie?
Sculean: Das ist indikationsabhängig. Fakt aber ist: Ein hydriertes Bindegewebsersatzmaterial lässt sich leichter verarbeiten, die Handhabung ähnelt der des autologen Gewebes vom Gaumen. Das ist für den Kliniker enorm wichtig, um die Matrix im Praxisalltag unkompliziert nutzen zu können.
Ist das denn ein Problem?
Sculean: Durchaus, einige Matrizes lassen sich kaum vernähen. Sie zerbröckeln, obwohl sie biokompatibel sind.
Werden neue rekonstruktive Gewebematrizes Bindegewebstransplantate ersetzen können?
Sculean: Das ist unser Ziel, daran arbeiten wir und andere Gruppen seit Jahrzehnten. Noch haben wir dieses Ziel nicht erreicht, aber es geht voran. Mit einer zum Defekt passenden Matrix lässt sich heute in bestimmten Fällen durchaus das Gleiche erreichen wie mit einem autologen Bindegewebstransplantat.
Bei welchen Indikationen?
Sculean: Zum Beispiel bei einer Rezessionsdeckung im Oberkiefer. Erfolgreich ist auch die Kombination von Matrix und Bindegewebstransplantat, wenn manchmal sehr viel Weichgewebe gebraucht wird. Das ist weniger invasiv, weil dann keine zweite Wunde am Gaumen des Patienten entsteht, senkt die postoperativen Beschwerden der Patienten und verbessert die Compliance.
Unsere aktuellen in vitro-Untersuchungen, die unsere Laborleiterin Dr. Mariya Asparuhova zur Adsorption und Freisetzung von Wachstumsfaktoren auf Kollagenmatrizes durchgeführt hat, zeigen, dass eine neue hydrierte dermale Matrix Wachstumsfaktoren über einen Zeitraum von 13 Tagen in die Wunde abgibt. Das ist sehr beachtlich. Bei dieser Matrix ist ein früher Burstfreisetzungspeak nach einer Stunde und drei Tagen und im Gegensatz zu anderen ein zusätzlicher Peak an Tag neun beobachtet worden.
Das heißt?
Sculean: Dass diese Matrix in den ersten, kritischen Phasen der Wundheilung, das sind stets die ersten zwei Wochen, eine biologische Aktivität ausübt: Die Wachstumsfaktoren werden an Ort und Stelle gehalten bzw. freigesetzt. Die mechanische Stabilität der Matrix zieht Zellen aus der Umgebung praktisch an – die Zellen besiedeln die Matrix.
Welche weiteren in-vitro-Studien zum Bindegewebsersatzmaterial braucht es?
Asparuhova: Wir schließen gerade eine weitere vergleichende Studie ab, die die Auswirkungen verschiedener Kollagenmatrizen auf den osteogenen Prozess untersucht. Es hat sich gezeigt, dass verstärkte Kollagenmatrizen defizitäres alveoläres Knochenvolumen wiederherstellen können. Darüber hinaus haben sich kollagenbasierte Matrizen in Kombination mit Wachstumsfaktoren als Behandlungsmodalität für schwere Alveolarkammdefizite und parodontalen Hartgewebsverlust im Allgemeinen herauskristallisiert. Daher ist es wichtig, das Verhalten von Osteoprogenitorzellen, die sich in knochenbildende Zellen differenzieren können, als Reaktion auf die kollagenbasierten Weichgewebsersatzmaterialien zu untersuchen.
Darüber hinaus ist wenig bekannt, wie die Matrizen die Entzündungsreaktion, den Prozess der Angiogenese beeinflussen können. Die Ergebnisse unserer jüngsten Studien lassen uns glauben, dass die Untersuchung dieser Prozesse in Reaktion auf kollagenbasierte Matrizen Aufmerksamkeit verdient.
Chemische, mikro- und/oder nanoskalige topographische Analysen der Matrizen wurden bisher nicht durchgeführt und verdienen eine detaillierte Untersuchung. Wahrscheinlich sind die poröse Struktur und die einzigartige Schichtung der Matrizen zusammen mit ihren Oberflächeneigenschaften und Motiven, die an der Erkennung und Bindung von Zellen beteiligt sind, die Grundlage für das unterschiedliche Verhalten von Zellen, das auf den verschiedenen Matrizen beobachtet wird.
Frau Dr. Asparuhova, bitte ganz konkret: Was leisten Kollagen-Matrizes?
Asparuhova: Die Kollagen-Matrizes sind in der Lage, das Blutkoagulum zu stabilisieren. Sie stimulieren die Migration von Zellen in den verletzten Bereich und fördern durch die Freigabe der Wachstumsfaktoren die Wundheilung (sog. Zellproliferation). Sie binden effizient Proteine. Dabei kann es sich um Wachstumsfaktoren handeln, die in den die verletzte (Defekt-)Stelle umgebenden Flüssigkeiten und Geweben vorhanden sind, oder um Wachstumsfaktoren, die von den in das Matrixkompartiment angezogenen Zellen de novo gebildet werden, oder um Wachstumsfaktoren, die der Matrix vor ihrer Platzierung an der Defektstelle exogen zugesetzt werden.
Was gilt es herauszufinden in diesem Zusammenhang?
Asparuhova: Welches Bindegewebsersatzmaterial für welche Indikation die bessere Leistung erbringt.
Wie lässt sich das ermitteln?
Asparuhova: Um diese Fragen zu beantworten, müssen wir Grundlagen- und klinische Forschung miteinander verbinden, so dass die in der Grundlagenforschung entdeckten Hypothesen und Mechanismen sofort in einer klinischen Umgebung untersucht werden können.
Wie könnten solche klinischen Studien aussehen?
Sculean: Spannend wären kontrollierte Studien zur Rezessionsdeckung und Weichgewebsverdickung am Implantat mit der neuen dermalen hydrierten Matrix und einem autologen Bindegewebstransplantat. Interessant wäre es auch zu untersuchen, wie sich die neue rekonstruktive Gewebematrix als Freies Schleimhauttransplantat „macht“ und wie sich diese Ergebnisse vom eigenen Gewebe unterscheiden. Das Potenzial ist sehr groß und es scheint, dass wir mit der dermalen hydrierten Matrix ein Top-Material für die klinische Anwendung haben.
Die Experten:

© privat
Prof. Dr. Anton Sculean ist seit 2008 Direktor der Klinik für Parodontologie, Universität Bern
anton.sculean@zmk.unibe.ch

© privat
Dr. Mariya B. Asparuhova, PhD ist Laborleiterin „Orale Zellbiologie“, Klinik für Parodontologie, Universität Bern
mariya.asparuhova@zmk.unibe.ch
Literatur:
Christina Nica, Zhikai Lin, Anton Sculean, Maria B. Asparuhova. Adsorption and Release of Growth Factors from Four Different Porcine-Derived Collagen Matrices. Materials. 2020 Jun 9; 13 (11): 2635. www.ncbi.nlm.nih.gov/pmc/articles/PMC7321618/
Zhikai Lin, Christina Nica, Anton Sculean, Maria B. Asparuhova. Enhanced Wound Healing Potential of Primary Human Oral Fibroblasts and Periodontal Ligament Cells Culturedon Four Different Porcine-Derived Collagen Matrices.Materials. 2020 Aug 29; 13 (17): 3819. www.ncbi.nlm.nih.gov/pmc/articles/PMC7504420/